気管支喘息について

気管支喘息とは、空気の通り道(気道)が慢性的に炎症を起こすことにより様々な刺激に過剰に敏感になり、発作的に気道が狭くなり息苦しくなったり咳が止まらなくなる症状を繰り返す疾患です。
気管支喘息の原因となるのは感染症や気道に炎症を起こす物質(ダニ、ハウスダスト、ペットのフケ、カビなど)であることが言われています。
気管支喘息の予防及び治療に際して重要なのは、
- 喘息の発作を誘発する物質・状況をできるだけ少なくすること
- 内服薬・吸入薬を医師の指示通り適切に使うこと
- 重い発作が起きた際には速やかに受診すること
などです。
このトピックスではこれまでに明らかになった知見から、最新の治療法や日常生活管理の方法、正しい吸入の仕方や増悪させないための注意点などをご紹介していきます。
吸入のコツ
ぜん息の治療では、気道に直接薬を届けることができる「吸入薬」が多く使用されます。吸入薬は症状が出ている場所で直接効果を出すことができるため、内服薬や点滴の薬と比べて必要な量が少なく、副作用も抑えることができます。しかし、吸入の方法を間違えてしまうとほとんど効果が出なくなってしまうこともあります。押さえてほしい大切なポイントを紹介します。
吸入薬は大きく2種類に分けられます。
- 発作が起きた時に使う発作治療薬
空気の通り道を一時的に広げる薬です。ぜん息の原因である気道の炎症には効きません。 - 症状が無くても毎日使う長期管理薬
気道の炎症を抑える効果があります。即効性はなく発作時に吸っても楽にはなりません。
長期管理薬の吸入
長期管理薬の吸入には主に3つの種類があり、年齢や能力に応じて調整する必要があります。
- 液体の薬
専用の機械が必要になり、吸入に時間がかかりますが赤ちゃんでも使用可能です。 - ガス噴霧式(pMDI)
ガスの噴霧と呼吸のタイミングを合わせる必要があり、こどもでは吸入補助具(スペーサー)を使用するほうが効率的に吸入できます。2才くらいから使用できることが多いです。 - 粉吸入式(DPI)
本人で意識的に強く息を吸う必要があります。小学生くらいになるとできることが多いです。
(注)pMDIにはアルコール、DPIでは乳糖のように、添加されているものが合わない・吸入するとむせる、のようなことがある場合には変更が必要な場合があります。
吸入の方法は、独立行政法人 環境再生保全機構(ERCA)の公式動画チャンネルをご覧ください。
チェックポイントがそれぞれあり、正しく吸入しないと吸入の効率が非常に低下する場合がありますのでしっかり守りましょう。
環境再生保全機構(ERCA)公式動画チャンネル【大気環境・ぜん息などの情報館】
吸入を続けるために

気道の炎症を火事に例えると、吸入薬は水、吸入するあなたは消防士さんです。
燃え広がった火事はすぐには完全に消えません。火の勢いが落ち着いてきた(症状がでなくなってきた)から、忙しいからと吸入を中断してしまうとまたすぐに火が燃え広がってしまいます。消防士さんは火事の途中で休憩しませんよね?完全に火が消えたのをお医者さんと確認できるまで、頑張って吸入を続けましょう!
こどもが嫌がって吸入できません
こどもが自分もやりたい!と思えるように家族が楽しそうに吸入する姿を見せてみましょう。吸入のマスクに好きなキャラクターのシールを貼る、吸入器の組み立てを一緒にやるなども効果的です。できなかったときに怒るよりも、できた時にたっぷりとほめてあげてください。
吸入をやる気はあるけれど忘れてしまいます
吸入を日常の習慣に組み込んでみましょう。毎日必ずやること(食事、歯磨き、お風呂など)と一緒にできるように、吸入器をその場に置いておきましょう。例えば歯磨きであれば歯ブラシの横に置いてあれば必ず目にはいるし、そのままうがいもできますね。
忙しくて特に朝はできません
あと5分早起きして・・・とはいきませんので、幼稚園から帰ってきてすぐと寝る前、部活の朝練終わってから学校で、のように、朝起きてすぐ家でやる、ではなく吸入の時間や場所を工夫してみましょう。症状の重さ・必要な薬の量にもよりますが1日1回吸入のものに変更が可能な場合もありますので医師によく確認してみましょう。
小児気管支喘息の治療・管理ガイドラインが改訂されました
気管支喘息は、空気の通り道が慢性的に炎症を起こすこと(慢性の気道炎症)により様々な刺激に過剰に敏感(気道過敏性亢進)になり、発作的に気道が狭くなるため、息苦しくなったり咳が止まらなくなったり、ゼーゼーしたりする症状を繰り返す疾患です。小学生では約10人に1人が喘息を患っているという報告もあり(2015年の全国調査)、とても身近な病気の一つです。治療や日常管理は、日本小児アレルギー学会が作成する「小児気管支喘息治療・管理ガイドライン」を参考に行われていますが、2020年にこのガイドラインが改訂されたことから、今回、ガイドラインのトピックなどを少し記載したいと思います。
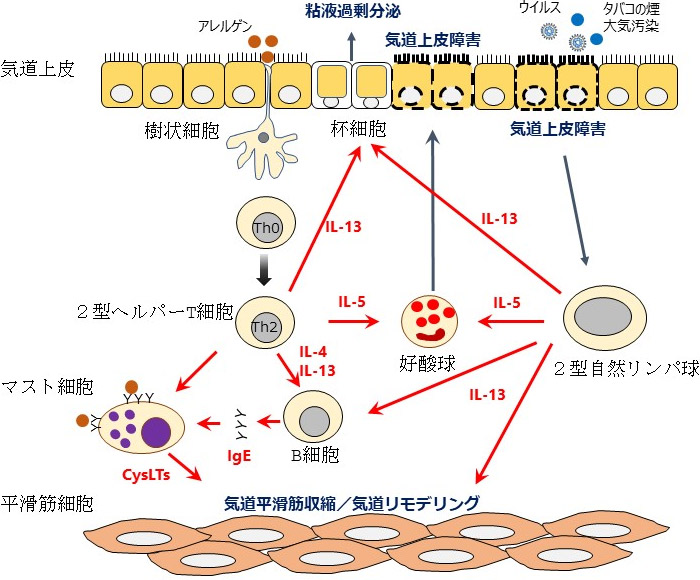
喘息は慢性の気道炎症を特徴としていますが、病態について理解が進んで来ました。簡単に説明すると、アレルゲン・大気汚染物質・タバコの煙などの環境要因に加え、遺伝的要因(いわゆるアレルギー体質)を背景とし、多くの免疫細胞や免疫物質(サイトカインやIgE抗体など)が関与しており、それらが相互に関連しあって小児での慢性気道炎症(2型気道炎症)を引き起こしていると考えられています(図1)。
図1 小児喘息での慢性気道炎症
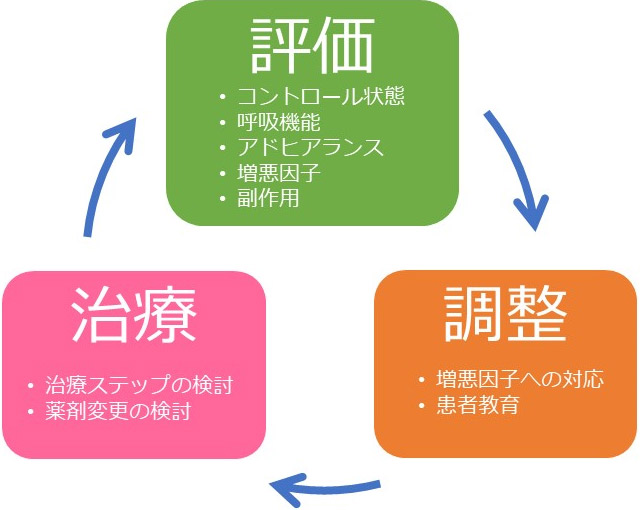
治療目標としては、無症状な状態を維持することに加えて、呼吸機能や気道過敏性を正常化するとともにQOLの改善(スポーツを含めて日常生活を普通に過ごすことができる。治療薬による副作用がない)を図ることです。この目標を達成するために、喘息の治療・長期管理においては、吸入ステロイド薬などの薬物療法に加えて、喘息を悪化させる要因への対応(ダニや受動喫煙対策など)、よりよい患者教育やパートナーシップを、「三位一体」として進めることが大切です。さらに、治療開始後も、評価・調整・治療のサイクルを継続していくことも重要です(図2)。
図2 喘息長期管理のサイクル
喘息の長期管理薬(無症状な状態を維持するための薬物療法)としては、慢性気道炎症に対する吸入ステロイド薬が基本治療で、重症度に基づき薬剤の使用量などを調整しています。吸入ステロイド薬などの治療により、近年は、多くの患児でコントロールやQOLは大きく改善しています。その一方、吸入ステロイド薬などの吸入薬や内服薬などの薬物療法ではコントロールが不十分な患児も一定数います。このようなより重症な患児に対しては、最近、図1で記載したような慢性気道炎症に関与する免疫物質(2型炎症に関与するサイトカイン)やアレルギー抗体(IgE抗体)を標的とした生物学的製剤(分子標的治療薬)(表1)が使用できるようになったため、重症患児におけるコントロールも改善がはかれるようになってきています。
最後に。薬物療法、増悪因子への対応、患者教育・パートナーシップの改善によりほとんどの喘息患児で症状のコントロールが図られるようになっています。これら三位一体で治療・対応を進めてもコントロールがつかない患者さんでは、「実は喘息以外に症状の原因がある」場合もあります。コントロール不良な場合は、主治医の先生と再度診断を含めて検討していくことも大切です。
表1 小児気管支喘息に適応のある生物学的製剤
| 抗IgE抗体 (オマリズマブ) |
抗体IL-5抗体 (メポリズマブ) |
抗IL-4/IL-13受容体抗体 (デュピルマブ) |
|
|---|---|---|---|
| 対象年齢 | 6歳以上 | 6歳以上 | 12歳以上 |
| 投与方法 | 皮下注射 | 皮下注射 | 皮下注射 (在宅自己注射可能) |
| 投与間隔 | 2または4週間毎 ※体重、血清総IgE濃度に 応じて変化 |
4週間毎 | 2週間毎 ※初回のみ倍量投与 |

