周術期困難気道外来
当外来の目的および診療内容
困難気道外来は、手術前後での安全な気道管理を目的とし、外科医や麻酔科医への周術期の気道管理方法の提言や困難気道を有する患者様への情報提供を行う専門外来です。
当院の困難気道外来の特徴は、睡眠時呼吸障害の病態生理や治療法に精通した日本睡眠学会認定医(磯野史朗)が、睡眠時呼吸障害の診断と気道評価に基づいて周術期気道管理に関与する点です。
また、睡眠と全身麻酔の共通点を利用して麻酔科的な手法で睡眠時呼吸障害の診断と治療も行っております。
原則として以下のような医師からの紹介患者様を対象としております。
対象となる患者様
1) 手術前(後)の気道評価が必要と考えられる患者様
- 睡眠時無呼吸症が疑われる場合
- 周術期に気道維持が困難と予想される場合
- 気管挿管困難が予想される場合
- 気管挿管が困難であった場合
2) 睡眠時呼吸障害(睡眠時無呼吸症など)の診断と治療が必要と考えられる患者様
主な診療内容
1) 気道評価に基づく外科医麻酔科医への周術期気道管理計画提言
- 簡易モニターによる睡眠時呼吸障害診断
- レントゲン撮影(セファログラム)による顎顔面形態評価
- 気管挿管困難患者様への文書での情報提供 注1)
2) 睡眠時呼吸障害の診断と治療
- 簡易モニターによる診断 注2)
- ポリソムノグラムによる診断(呼吸器内科へ依頼)
- レントゲン撮影(セファログラム)による顎顔面形態評価
- 全身麻酔下咽頭閉塞部位診断
- 手術療法(当院耳鼻咽喉科あるいは関連施設に依頼)
- 口腔内装具による治療(当院歯科口腔外科あるいは関連施設に依頼)
- 減量療法(当院代謝内分泌科に依頼)
- 鼻CPAP治療(当院呼吸器内科へ依頼) 注3)
外来担当医師
磯野史朗:日本麻酔科学会麻酔指導医、日本睡眠学会認定医
当外来の受診方法
原則として医師あるいは歯科医師からの紹介状が必要です。
外来は、毎週火曜日の午後1時からです。
初診の場合は、来院前に電話(043-222-7171、内線6774麻酔科外来)で担当医師(磯野)が不在でないか御確認ください。
患者様からのよくある質問:クリックすると質問の回答が開きます
FAQ1:なぜ睡眠時無呼吸症があると全身麻酔下の手術を受けるのが危険になるのですか?
残念ながら、“全身麻酔は100%安全”とは言えません。全身麻酔に伴う合併症は、非常に軽いものもありますが、命に関わる重篤な合併症もあります
気道に関わる合併症は、麻酔のかけ始めと手術が終わって麻酔から覚めるときに起き易く、命に関わることが最も多い合併症です。
睡眠時無呼吸症の患者様は、普段の睡眠中であればたとえ気道が閉塞し呼吸ができなくなっても、呼吸が出来ないまま死んでしまうことはありません。
これは、無呼吸になると苦しくなり(自分では目覚めたとは気づかないかもしれませんが)一度目が醒めることにより閉塞していた気道が開通して呼吸が出来るようになるからです。つまり、人間には自分の命を守る反応が備わっているのです。
全身麻酔薬あるいは鎮静薬は、この大事な覚醒反応を押さえてしまう作用があります。つまり、全身麻酔下で気道が閉塞した場合、誰かが気道を開通してあげない限り気道は閉塞したままです。これでは呼吸が出来ないままやがて心臓も止まってしまいます。
麻酔科医は、この閉塞した気道を広げるため様々な手段を用いますが、この手段に反応しやすい人としにくい人がいます。睡眠時無呼吸症の患者様は、残念ながら気道がもともと閉塞しやすく、この気道を確保する手段に反応しにくいのです。
事実、未治療の睡眠時無呼吸症をもつ患者様の膝や股関節の手術に際して重篤な合併症が約30%の患者様で起きたと、最近アメリカの施設から報告されました(文献)
しかし、過度に不安になる必要はありません。さらに、睡眠時無呼吸症が鼻CPAPで治療されていた場合には、この合併症の発生率は9%で、睡眠時無呼吸症を持たない他の患者様と同じであったと報告しています。
つまり、大事なことは、睡眠時無呼吸症があるということを麻酔科医が十分認識し、手術前よりその治療・対策を行なうことなのです。
睡眠時無呼吸症と診断された場合には、手術を受ける際あるいは鎮静剤を用いた様々な検査を受ける場合に、担当医師に“自分は睡眠時無呼吸症である”ことを伝えるようにしましょう。
Gupta RM, Parvizi J, Hanssen AD, Gay PC. (2001) Postoperative complications in patients with obstructive sleep apnea syndrome undergoing hip or knee replacement: a case-control study. Mayo Clin Proc 76:897-905
FAQ2:今回の手術は無事に終わったのに、なぜこの外来に来なければならないのでしょうか?
多くの全身麻酔では全身麻酔中の気道確保(確実に呼吸が出来るだけの広い気道を保つこと)の手段として、全身麻酔薬で入眠後に気管内に約1cmほどの太さの管を挿入すること(気管挿管)が行われます。
全身麻酔中は患者様自身で気道を維持して呼吸することはほとんど不可能ですので、麻酔科医師による適切な気道確保は重篤な低酸素血症を予防するためには非常に重要です。
ところが、約4%の患者様ではこの気管挿管が非常に困難であると言われております。気管挿管を行うためには通常喉頭鏡という器具を使ってのどの奥の声帯を直接見ながら気管内チューブを挿入します。
気管挿管の方法はこの喉頭鏡を用いた方法ばかりではありません。もしこの方法が困難である場合には、準備さえ整っていれば他の器具や方法を用いて気管挿管を試みる事が出来ます。
麻酔科医が手術前に患者様を診察する際にこの気管挿管の難しさを様々な方法を用いて予測しますが、予測に反して困難であることもしばしばです。気管挿管困難は確かに安全な麻酔管理のためには障害となりますが、先にも述べました通り、気管挿管の方法は一通りではありません。
気管挿管困難があらかじめ予測されたり、過去の麻酔歴から困難であることが判っている場合には、担当麻酔科医は少なくとも2種類以上の方法を用いた気管挿管の準備をする事が出来ます。
また、気管挿管が成功するかどうかは担当する麻酔科医の技術レベルにも関係しますので、気管挿管困難が予想される場合にはより熟練した麻酔科医が気管挿管を介助あるいは担当することもできます。
以上のように、安全かつ確実に気管挿管を行うためには手術前に気管挿管困難の可能性を担当麻酔科医あるいは外科医が認識することです。
そのためには、今回の全身麻酔時に気管挿管が困難であったという事実は、(もちろんもう一度手術を受ける事はないかもしれませんが)次回の全身麻酔時の気管挿管を確実に行うためには重要な情報となります。
当外来では、気管挿管困難が判明した患者様に対して、その情報を次回の全身麻酔時に役立てて頂きたいと願い、気管挿管困難の事実を詳細に記載した文書(サンプル文書参照)を患者様に渡しております。
この文書は、患者様自身で保管していただき、次回どの医療施設でも全身麻酔下での治療を受けられる際には、担当医師にご提示くださるようにお願い致します。(将来的には全国レベルでの情報交換が可能となることを望んでおります)。
なぜ気管挿管が困難なのか?その原因として小顎症が最も多い原因として考えられていますが、実際その原因は様々で患者様ごとに異なると考えられます。
従ってその原因検索は、次回の気管挿管方法を計画する上でも重要な情報となります。さらに、われわれ麻酔科医にとって気管挿管困難は解決すべき重要な問題ではありますが、残念ながらその研究は進んでいません。
気管挿管困難の原因検索とその情報の蓄積は今後の気管挿管困難の問題解決のためにも非常に重要であると我々は考えております。
気管挿管困難の手紙(サンプル)
平成**年**月**日
*******様の全身麻酔を担当する医師殿
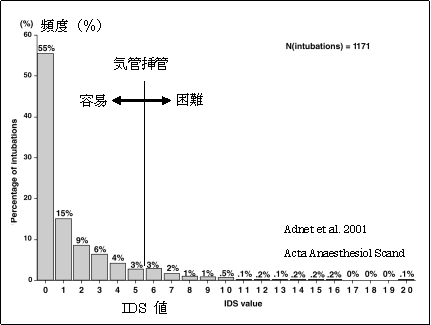
*******様の全身麻酔導入後の気道挿管難易度に関する報告を致します。図1に示すように、気管挿管の難易度(IDS値)は11点で、麻酔導入時の気道管理には十分な注意が必要と考えられます。麻酔指導医も通常の喉頭展開で声門を確認することができず、最終的には盲目的に気管挿管できました。
今回の我々の経験をご参考に安全な麻酔計画・気道管理計画を立てられるようにお願いいたします。ご不明の点がございましたら、当院麻酔科にご連絡ください。
千葉大学医学部附属病院 麻酔・疼痛・緩和医療科(周術期気道管理外来)磯野史朗
署名:
図1:気管挿管の難易度(総合判断):Intubation Difficulty Score(IDS)= 11点
全身麻酔を受けた医療施設名と患者様I.D.:千葉大学医学部附属病院、ID******
全身麻酔の日時:**年**月**日
過去の気道困難歴:なし
身体口腔内所見:身長=150cm、体重=55.8kg、マランパチ分類=1、開口=45mm、頚部伸展障害=なし、甲状切痕オトガイ間距離=57mm、歯牙の欠損=なし
麻酔前の気道困難予測:なし
麻酔導入時のポジション:枕3枚(約8cmの高さ)でのsniffing position
麻酔導入方法:静脈麻酔薬による急速導入+筋弛緩薬(マスキュラックス)
麻酔導入後のマスク換気:片手で容易
喉頭鏡ブレードとチューブのサイズ:マッキントッシュ#3、気管チューブ内径7.0mm
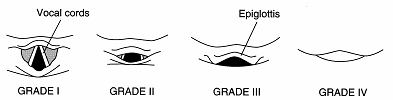
喉頭展開の難易度**:Cormack3度、喉頭圧迫にてCormack3度
喉頭鏡による気管挿管:枕を高くしたりマッコイ喉頭鏡も使用しましたが困難でした。最終的には盲目的挿管にて気管挿管できました。
喉頭鏡以外に用いた器具・手技:なし
気管挿管の成否:成功
気管挿管手技中の合併症:特になし
睡眠時呼吸障害の有無:いびきあり。睡眠時無呼吸症なし4%ODI = 2.5 回/時間
気管挿管困難の原因と考えられる因子:小顎、開口制限。セファログラムで上位頚椎の前わんが強くこのため後頭骨と環椎が接していました。おそらく後屈時の上位頚椎での伸展が十分できないと予測され、これも気管挿管困難に関係するものと思われます。
コメント:
・ 気管挿管困難を念頭において、喉頭鏡による気管挿管以外の方法も含めた麻酔計画・気道管理計画を立てられますようお願いいたします。
・ 麻酔から良く覚めてから気管内チューブを抜去したほうが良いと考えます。
**Cormack分類:喉頭鏡による喉頭展開時の声門の見やすさを表します。
FAQ3:なぜ睡眠時無呼吸症になってしまったのでしょうか?
睡眠時無呼吸症の原因がすべて明らかになったわけではありません。
現在、世界中の研究者がその原因や有効な治療法について研究を進めている段階です。
一般的には肥満が原因と考えられていますが、肥満だけで全て説明できるわけではないようです。なぜならば、あなた(患者様)と同じような体型にもかかわらず睡眠時無呼吸症にならない人もいるからです。では、この人はあなたとどこが異なるた
めに睡眠時無呼吸症にならずにすむのでしょうか?
もちろん異論を唱える研究者もいるかもしれませんが、顎顔面形態の違いが大きく影響すると現在では考えられています。上顎・下顎の成長が悪く小さい人は、無呼吸症になりやすいと考えられます。
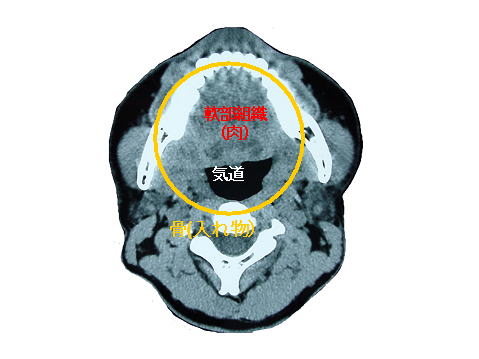
睡眠時無呼吸は、睡眠時に咽頭の気道が閉塞することによって起こります。下の写真をごらんください。咽頭気道の周りには、舌や軟口蓋などの軟部組織があり、この軟部組織は下顎や椎骨などの硬い骨でその周りを囲まれています。
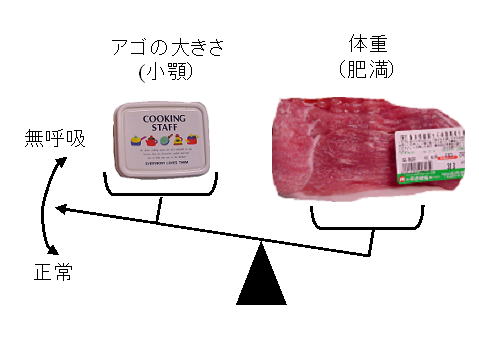
つまり、硬い骨構造物の入れ物の中に軟部組織(肉)を詰め込んで残ったスペースが咽頭の気道になると考えることもできます。肥満は、詰め込む軟部組織の量を増やすことになるので気道のスペースは小さくなります。
また、顎が小さく骨構造物の入れ物が小さくなれば、肥満はそれほど無くとも軟部組織(肉)が相対的に過剰となり気道のスペースは小さくなります。従って、睡眠時無呼吸症は、咽頭周囲の軟部組織の量(肥満)と骨構造物の大きさ(顎顔面形態)のバランスが崩れた時に発症すると考えられます(文献)。
もちろん、肥満が高度であれば、肥満そのものが無呼吸の原因となります。あまり肥満の強くない患者様の場合、おそらく顎が小さくて(素因)、ちょっとした肥満が無呼吸を発症させていると考えられます。
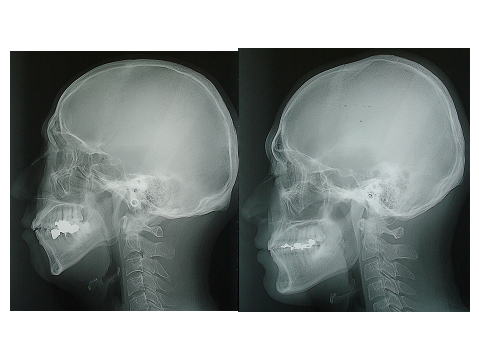
上のレントゲン写真(セファログラムという特殊な撮影方法です)をごらんください。
左の人は170cm 60kg(実は当外来担当医師、飲酒時いびきをかきます)、右の人は170cm 63kg(まったくいびきをかきません)です。
二人とも、現在、睡眠時無呼吸はありません。身長・体重はほぼ同じですが、顎顔面形態(特に下あごの形)が全く異なることは明らかでしょう。
右の人の上顎・下顎はしっかりと発育しているのに対し、左の人では上顎・下顎ともに小さく、下顎が下方に成長し、言ってみれば“ネズミ男”様の顔貌です。
約10kg体重が増えた場合、どうなるでしょうか? おそらく、右の人は多少いびきをかくようになるかも知れませんが無呼吸症になることはないでしょう。それに対し、左側の人は、睡眠時無呼吸症を発症してしまう可能性は大きいと考えます。
つまり、顔かたちの違いによって睡眠時無呼吸症になりやすい人となりにくい人がいるのです。
Watanabe T, S Isono, A Tanaka, H Tanzawa, T Nishino. (2002) Contribution of body habitus and craniofacial characteristics to segmental closing pressures of the passive pharynx in patients with sleep disordered breathing. Am J Respir Crit Care Med 165;260-265,2002
FAQ4:睡眠時無呼吸症の診断はどのように行いますか?
正確な診断には、睡眠ポリグラフ検査が必要ですが、残念ながら手術前の患者さんでは、これを行う時間的余裕がないのが現状です。
詳細な問診や理学所見に加えて、夜間簡易呼吸モニター(通常脳波測定が省略されます)をおこなっても、睡眠時呼吸異常を発見することはできます。
ただし、この場合、病的状態を見逃し正常と判断してしまう可能性があるという点を十分認識すべきです。
簡易呼吸モニターでも、正しく機器の装着や測定がなされれば、異常と診断された結果はほぼ間違いなく異常と考えることができます。
睡眠ポリグラフ検査が必要と判断した場合には、当院呼吸器内科をご紹介いたします。
睡眠ポリグラフ検査
通常、睡眠・呼吸・体内の酸素を測定する為の電極を体中に付けて眠っていただく検査です。
たくさんの測定を正確に行なわなければならないため、睡眠検査に精通した臨床検査技師が一晩中その検査を見守ることになります。
睡眠の質と量は、脳波・眼球運動・筋電図を測定することにより診断します。呼吸流量や胸やお腹の動きで呼吸の状態を観察し、無呼吸や低換気(呼吸が小さいこと)さらにその原因が中枢性なのか閉塞性なのかを判断します。
呼吸異常に伴って体内の酸素が欠乏状態に陥らないかどうか、パルスオキシメーターを用いて測定します。
測定したトレースは、検査技師自身が解析するか、最近ではコンピュータで自動解析します。
大事なパラメータは、無呼吸・低換気指数(AHI: Apnea Hypopnea Index)です(観察された無呼吸や低換気の総数を、実際の睡眠時間で割り算します)。通常、成人ではAHI>5回/時を異常と考えます。
夜間のパルスオキシメーター検査
当科で行なう夜間パルスオキシメーター検査は、無呼吸に伴って血液中の酸素濃度が低下することを利用して無呼吸の回数と低酸素の重症度を判断するものです。
従って、無呼吸のタイプ(中枢性あるいは閉塞性)を区別することも出来ませんし、睡眠障害の程度を判断することは出来ません。
さらに、検査中に実際眠っていたかどうかを判断することも出来ませんので、実際の無呼吸を軽く評価してしまう可能性があります。
酸素飽和度低下に至らない短時間の無呼吸を見逃す可能性もあります。
しかし、臨床症状を参考にしてこの検査で異常と判断された場合にはほぼ間違いなく睡眠時呼吸障害が存在すると考えられます。手術直前など、睡眠ポリグラフ検査を行なう時間的余裕のない場合などでは有用です。
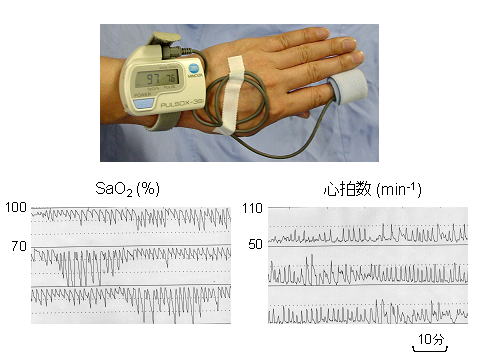
検査方法は至って簡単です。写真のように、就眠直前にパルスオキシメーターを装着します。
青いボタンを押して測定開始になります。朝、目が醒めたら直ちにスイッチを切ります。
この間の酸素飽和度と脈拍数のデータは機械の中に記憶され。コンピュータで解析することにより、グラフに示したように酸素飽和度(SaO2)と心拍数の変化として表示されます。酸素飽和度が上下に変動しているところで無呼吸などの呼吸異常が起きていると考えられます。
コンピュータでこの上下に変動する回数を数えることにより4%ODI (Oxygen Desaturation Index)などのパラメータを計算します。
当科では、成人の場合、4%ODIが5回/時以下を正常と考え、20回/時以上を積極的治療必要な状態と考えます。
5回/時と20回/時の間の場合には臨床症状や循環系疾患合併の有無によって積極的な治療が必要かどうか判断します。
5回/時以下であっても、日中の傾眠が強い場合には治療が必要な場合もあります。
FAQ5:どのような治療法があるのでしょうか?
睡眠時無呼吸症は治療できる病気です。以下のようにそれぞれの治療法には利点・欠点があります。
よく理解し、医師と相談のうえ、自分に最も適した治療法を選択することが大事です。
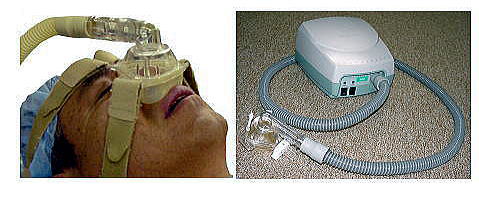
鼻CPAP療法
睡眠時に鼻マスクを通して気道全体に圧力をかけ、気道がつぶれないように保持します(写真)。
治療の第一選択と考えても良い治療法です。治療継続可能であれば、治療効果はほぼ100%です。
大きな副作用はありませんが、マスク装着のわずらわしさなどにより患者様の受容率が低く、施設によっては約50%の患者様が治療を中断してしまいます。
患者様の治療の必要性に対する自覚と治療施設のバックアップ体制によって治療継続率を向上できると考えます。
病気を根本的に治癒するわけではなく、対症療法ですので体重減少など状態が改善されない限り一生付き合う治療と考えてください。
治療開始時に睡眠ポリグラフ診断が不可欠で、検査費用は自己負担も多くかかります。診断が確立されれば、月一度の保険診療となります。
千葉市内には、CPAP治療を行う施設として、井上記念病院・山王病院・ゆざ耳鼻咽喉科などがあります。
手術療法
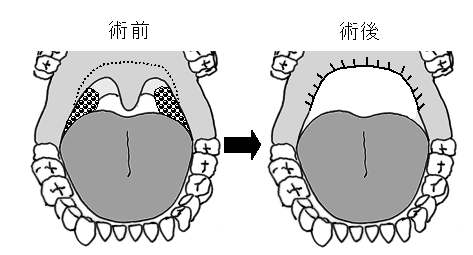
咽頭周囲の骨構造物内の過剰な軟部組織を取り除くことにより効果が得られます。
最も一般的な手術療法は、口蓋扁桃(扁桃腺)を取り、軟口蓋(ノドチンコを含む)の一部を切除した後に口蓋を形成する口蓋形成術と呼ばれる手術です(写真)。
手術を行ったからといって確実に無呼吸症が改善するとは限りません。一般的に手術の成功率は50%ですが、成功した場合の患者様の満足度は他の治療方法に比較して最も良いのが特徴です。
手術前に手術適応の有無を十分検討することが重要です(文献1)。手術には、リスクが伴います。手術そのものが比較的単純な手術であっても、全身に与える影響は非常に大きいものです。
高度の肥満や重篤な心疾患を合併する場合には、手術に伴う致死的な合併症の危険が大きく手術はこれらの合併疾患のコントロールができてから行う必要があります。
手術は全身麻酔下に行なわれますので、手術中に痛みを感じることはありませんが、手術後約2-3日は非常に強い痛みを伴います。
手術による副作用として、嚥下時の鼻への飲食物逆流などの障害などが生ずることがあります。また、手術治療で無呼吸症が改善しても、残念ながら長期的な経過で徐々に無呼吸が再発してしまうこともあります(文献1)。手術後には、長期的な経過観察が必要です。
口腔内装具治療(マウスピース)
口腔内装具(写真)によって睡眠中下顎を受け口のように前に移動したまま固定します。骨構造物の大きさを大きくすることにより、気道のスペースを確保します。
下顎の前方移動距離が大きくなればなるほど治療効果が上がりますが、前方移動の限界もあり、装具装着の違和感が増すことになります。
この治療で全ての患者様の無呼吸症が治療できるわけではありません。また、現在のところ治療効果を治療開始前に予測することはできません。
治療による大きな副作用はあまりありませんが、一般的に治療成功率は、60-70%に留まります。装具による違和感はそれほど強くなく、治療効果の確認された患者様は治療を中断することなく長期使用も容易のようです。一般的には、軽症あるいは中等症の患者様が治療の対象となります。
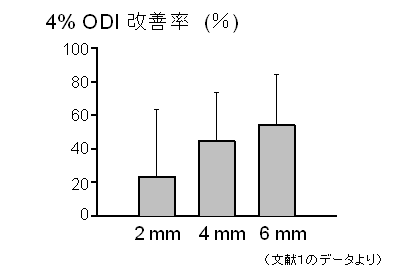
当科では、下顎前方移動距離を徐々に増し約6mm移動出来た段階で治療効果の評価を行います(文献2)。
下のグラフに示したように、6mmの前方移動で、無呼吸の回数は約60%改善します。6mmの前方移動で改善が不十分で、日中の顎関節症状が出ていない場合にはさらに前方移動させて、無呼吸の改善を試みます。
限界まで前方移動をさせても無呼吸症の改善が得られない場合には、他の治療法へ移行することになります。
2004年より健康保険診療の対象となりました。当科ではこの治療法の効果が確認された場合でも、約6ヶ月ごとの定期的受診を勧めています。

4%ODIとは、パルスオキシメーターで測定される数値で、1時間あたりに起こる呼吸異常の頻度と考えております。
睡眠ポリグラフで測定されるAHI(無呼吸低換気指数)とは正確には異なります。
4%ODI改善率60%とは、例えば治療前の4%ODIが30回/時の患者様が治療により12回/時に改善するということです。
減量療法
減量療法は、上記のどの治療法を選択されても、全ての患者様で行なわれるべき治療です。
一般的に、体重が1割(約10kg)減少すれば、無呼吸回数は半分に減るといわれます。肥満そのものも治療を要する病気です。
必要な場合には、当院代謝内分泌科肥満外来をご紹介いたします。減量療法は、
無呼吸症に対する重要な治療ですが、減量療法のみに頼ることは避けるべきであると考えます。上記のいずれかの治療を行ないつつ減量も進めるという形が望ましいでしょう。
参考文献
参考文献

