病気の後を知る リハビリテーションについて
概要
リハビリテーションは、病気やけがによって生じた障害の改善に加え、生活の質の向上や再発予防、社会復帰を支援する重要な役割を担っています。
患者さん一人ひとりの症状や生活状況に合わせて、専門スタッフが個別にリハビリ計画を立て、継続的なサポートを行います。

リハビリの流れ
急性期(発症直後~数週間程度)
急性期とは、脳卒中や心臓病の発症・発病直後から全身状態が安定するまでの時期を指します。この時期は治療と並行して、身体機能の低下を最小限に抑えるためのリハビリテーションが行われます。
状態に応じて、ベッド上での関節運動や体位調整から開始し、血圧など全身状態に配慮しながら、車椅子移乗や立ち上がり、歩行練習、日常生活動作訓練へと段階的に進めていきます。早期からリハビリを開始することが、回復を促し後遺症の軽減につながるとされています。

回復期(数週間~数か月)
回復期は、急性期の治療や症状、全身状態が安定した後に、集中的なリハビリテーションを行う時期です。
入院中の医療機関や専門のリハビリ施設で、食事や着替え、歩行、コミュニケーションなど、日常生活に必要な動作の回復と自立を目標に訓練を行います。
自宅退院を見据えた実用的な練習が中心となり、この時期のリハビリは、その後の生活の質を大きく左右します。回復期の期間は症状の重さによって異なり、数週間から数か月に及ぶこともあります。

生活期(数か月~6ヵ月以上)
生活期(維持期)は、自宅や地域での生活に戻り、急性期・回復期で取り戻した機能を維持・向上させていく時期です。
日常生活動作や社会活動を継続すること自体がリハビリとなり、自立した生活や社会復帰を目指します。
この時期には、後遺症と向き合いながら生活できる環境づくりや心理的支援、介護者の負担軽減も重要となります。
医療・介護サービスを活用し、本人・家族・地域が連携しながら支援を続けていきます。


脳卒中のリハビリテーションとは
脳卒中のリハビリテーションは、脳卒中によって引き起こされた様々な症状や障害をできるだけ改善し、より良い日常生活や社会生活への復帰を目的とします。
リハビリの内容
脳卒中によって生じたさまざまな身体機能障害に対して、専門家が最適なリハビリのプログラムを設計します。
麻痺症状
脳卒中後にみられる代表的な後遺症の一つに「片麻痺」があります。
片麻痺とは、身体の左右どちらか半分の手足が動かしにくくなる状態で、歩行や物をつかむ、身の回りの動作などに大きな支障をきたします。
片麻痺に対するリハビリテーションでは、「歩行訓練」や「上肢機能訓練」を中心に行い、日常生活で必要な動作の回復を目指します。
歩行が不安定な場合には、「下肢装具療法」が用いられることがあります。麻痺のある足を装具で適切に支えることで、歩行が安定し、より安全で効果的な歩行訓練が可能になります。装具には複数の種類があり、症状や生活環境に応じた選定が重要なため、理学療法士などリハビリテーション専門職が関わりながら調整を行います。
また、脳卒中後の麻痺では、筋肉がつっぱって固くなる「痙性麻痺」がみられることがあります。筋緊張が強くなると、麻痺自体が軽度であっても、動作のしづらさや痛み、関節の動きにくさが生じ、日常生活に影響を及ぼします。
近年では、こうした筋緊張亢進に対する治療として「ボツリヌス療法」が行われるようになっています。これは、緊張が強い筋肉に薬剤を注射し、筋肉をやわらかくする治療です。これにより歩行がスムーズになったり、手や腕を使った動作がしやすくなったりするほか、介護の負担軽減や痛みの軽減、関節の拘縮予防といった効果も期待されます。
筋緊張が和らぐことで、これまで難しかった動作が可能となり、リハビリテーションの効果をさらに高めることにもつながります。

嚥下障害
 嚥下障害とは、食べ物や飲み物をうまく飲み込むことができなくなる状態で、食事中にむせやすくなったり、食べ物が気管や肺に入ってしまったりすることがあります。
嚥下障害とは、食べ物や飲み物をうまく飲み込むことができなくなる状態で、食事中にむせやすくなったり、食べ物が気管や肺に入ってしまったりすることがあります。
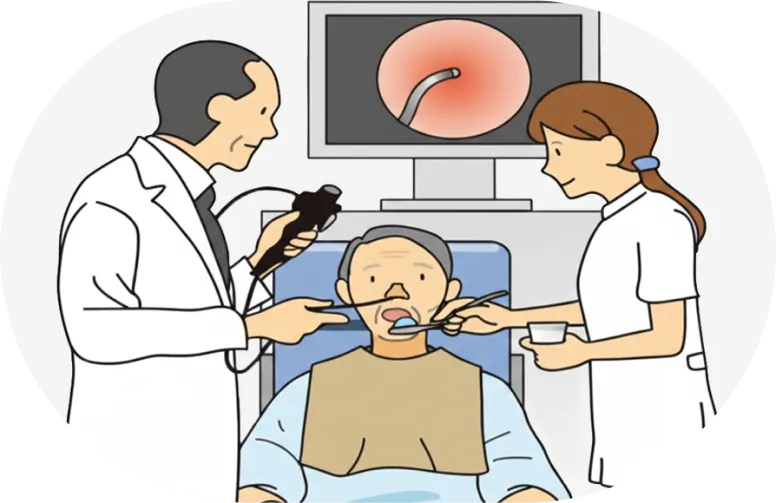
嚥下障害があると、誤って食べ物や唾液が肺に入ることで誤嚥性肺炎を引き起こすリスクが高まります。また、十分に食事が摂れなくなることで、低栄養や体力低下につながり、回復やリハビリテーションにも影響を及ぼすことがあります。そのため、嚥下障害は早期に評価し、適切な対応を行うことがとても重要です。嚥下機能を詳しく調べるための検査として、「嚥下内視鏡検査」と「嚥下造影検査」があります。
嚥下内視鏡検査では、細い内視鏡を鼻や口からのどに挿入し、実際に食べ物や飲み物を摂取しながら、のどの動きや飲み込みの様子を直接観察します。
一方、嚥下造影検査では、透視装置を用いて、造影剤を混ぜた食べ物や水分を飲み込む様子を映像で確認し、嚥下の過程を詳細に評価します。
これらの検査結果をもとに、言語聴覚士を中心としたリハビリテーション専門職が、食事形態の調整や嚥下訓練を行い、安全に「食べること」を続けられるよう支援します。嚥下障害への適切な評価とリハビリテーションは、肺炎予防や栄養状態の改善だけでなく、食事の楽しみを取り戻すためにも欠かせない取り組みです。
高次脳機能障害
高次脳機能障害とは、脳の働きに関わる障害で、考えること、理解すること、行動すること、感情をコントロールすることなどに影響が現れます。手足の麻痺のように外見から分かりやすい症状ではないため、「気づかれにくい障害」ともいわれています。
代表的な症状として、言葉を理解したり話したりすることが難しくなる「失語症」、空間の片側が認識しにくくなる「半側空間無視」があります。これらに加えて、集中力が続かない「注意障害」、物事を計画的に進めたり順序立てて行動したりすることが難しくなる「遂行機能障害」、感情のコントロールがうまくできず怒りやすくなるなどの「社会的行動障害」がみられることもあります。
高次脳機能障害は、身体の麻痺がほとんどない場合でも残ることがあり、周囲からは「元気そうに見える」ために、職場や家庭で誤解やトラブルが生じやすいという特徴があります。本人も自分の変化に戸惑い、強い不安やストレスを感じることがあります。
リハビリテーションでは、こうした特性を踏まえ、症状そのものの改善だけでなく、日常生活で困りごとが起こりにくくなるような環境調整や生活上の工夫、コミュニケーション方法の見直しなどを行います。医師や作業療法士、言語聴覚士、医療ソーシャルワーカーなどが連携し、本人とご家族が安心して生活できるよう、継続的に支援していくことが重要です。
注意障害

失語症

遂行機能障害

半側空間無視

社会的行動障害

よくある質問
脳卒中のリハビリテーションについて、よくある質問をこちらにまとめました。
心臓病のリハビリテーションとは
心臓病のリハビリテーションは、治療後に低下した体力を回復させ、安心して日常生活や社会生活に戻れるよう支援するとともに、再発や再入院を防ぐことを目的としています。
リハビリの内容
心臓病では心臓の働きが低下することで、動くことや外出など日常の活動に制限が生じやすくなりますが、適切な運動療法によって体力や活動範囲の改善が期待できます。
また、心臓病の原因となる動脈硬化の進行を防ぐため、運動だけでなく食事や生活習慣の見直しも重要です。医師・看護師・管理栄養士・医療ソーシャルワーカーなど多職種が連携し、患者さん一人ひとりの状態や生活背景に合わせた総合的なリハビリテーションを行います。
内服療法(お薬について)
心臓病のリハビリテーションでは、患者さん一人ひとりの症状や病状に応じて、心臓や血管を守るためのお薬が処方されます。これらの薬は、症状を安定させ、病気の悪化や再発を防ぐために欠かせないものです。飲み忘れを防ぎ、決められた通りに継続して服用することが、自分の体と命を守ることにつながります。
お薬について不安や疑問がある場合は、自己判断で中止せず、医師や薬剤師に相談することが大切です。
主な内服薬とその働き
- 血圧を下げる薬
- 心臓や血管にかかる負担を軽減し、心臓の働きを助けます。
- 血液をサラサラにする薬
- 血液のかたまりが脳や心臓の血管に詰まるのを防ぎます。
- 心拍数を抑える薬
- 心臓の動きを落ち着かせ、過度な負担を減らします。
- 尿を増やす薬
- 体内の余分な水分を排出し、心臓や血管への負担を軽減します。
内服療法は、運動療法や生活指導と組み合わせることで、より効果的な心臓リハビリテーションにつながります。

禁煙について
たばこの煙には200種類以上の有害な物質が含まれており、喫煙は心臓や血管に大きな負担をかけます。たばこを吸うことで血管が収縮し、血流が悪くなり、動脈硬化が進行しやすくなります。その結果、心臓病の再発や悪化のリスクが高まることが知られています。
心臓病のリハビリテーションにおいて、禁煙は運動療法や内服治療と並ぶ重要な生活習慣の改善ポイントです。

禁煙のメリット
禁煙を始めると、これまで喫煙によって鈍っていた味覚が回復し、食事をより美味しく感じられるようになります。その影響で体重が増えることを心配される方もいますが、仮に2~3kg程度体重が増えたとしても、禁煙による心臓や血管へのメリットは非常に大きいとされています。
自分だけで禁煙を続けることが難しい場合には、医療機関の禁煙外来を利用するなど、専門的なサポートを受けることも有効です。禁煙は「我慢すること」ではなく、心臓を守り、これからの生活をより安心して送るための大切な一歩です。
運動習慣について
適度な運動を継続することは、体力や筋力の維持につながり、心臓病の悪化や再発を防ぐうえでとても重要です。特に、ふくらはぎの筋肉は「第2の心臓」と呼ばれ、歩くことで筋肉が収縮し、血液を心臓へ送り戻すポンプのような役割を果たします。これにより、心臓にかかる負担を軽減する効果が期待できます。
運動の目安としては、1回20~60分程度を週3回以上、少し息が弾む「ややきつい」と感じる手前の強さで行うことが推奨されます。ただし、長時間の運動が難しい場合でも、5分や10分の運動をこまめに積み重ねることでも十分効果があります。無理のない範囲で、自分の体調に合わせて継続することが大切です。
運動の内容や強さについて不安がある場合は、医師やリハビリスタッフに相談し、安全に取り組みましょう。

食事について
食事は、心臓や血管の健康を守るうえで非常に重要な生活習慣の一つです。特に塩分を控えることや、アルコール摂取を適量にすることは、心臓への負担を減らし、病気の悪化や再発を防ぐことにつながります。塩分を控えると食事量が減ってしまうのではと心配される方もいますが、薄味を意識しながらも、栄養バランスの取れた食事をしっかり摂ることが大切です。
また、心臓病の種類や病状によっては、水分の摂取量に制限が必要な場合があります。ご自身の心臓の状態を理解し、医師や管理栄養士の指示をもとに、食事内容や水分量に配慮することが重要です。
塩分を控えるための工夫
- いつもより少し薄味を心がける
- 漬物や加工食品を控える
- だしやスパイスを活用する
- 麺類の汁は残す
- ソースやしょうゆは、小皿にとって少量つける 等
さらに、塩分濃度計を使って味噌汁やスープの塩分を実際に測ってみると、「思っていたより塩分が高い」と気づくことがあります。数値で確認することで、減塩への意識が高まり、日々の食事改善に役立ちます。
食事は無理なく続けることが何より大切です。できることから少しずつ取り組み、心臓にやさしい食生活を心がけましょう。


セルフチェック
心臓病のリハビリテーションでは、体の状態だけでなく、こころの状態にも目を向けることがとても大切です。体調や気持ちの小さな変化に早く気づくことで、病気の悪化や再入院を防ぎ、安心した生活につなげることができます。毎日、無理のない範囲でセルフチェックを行う習慣をつけましょう。
こころのセルフチェック
慣れない治療やリハビリ、生活習慣の見直しの中で、不安やストレスを感じることは珍しくありません。しかし、気持ちが不安定な状態が続くと、知らず知らずのうちに心臓に負担がかかることがあります。
また、禁煙・食事・運動などを「すべて完璧にやろう」とすること自体がストレスになる場合もあります。できそうなことから一つずつ取り組み、無理をしないことが大切です。強い不安やストレスを感じたときは、一人で抱え込まず、担当医や看護師、リハビリスタッフに相談してください。
からだのセルフチェック
日々の体調変化を把握することは、心臓病の管理に欠かせません。次のポイントを意識して確認しましょう。
- 体重
急な体重増加は、体内に水分がたまっているサインの可能性があります。毎日同じ時間帯に測定し、数日の変化に注意しましょう。 - 血圧
血圧の変動は心臓への負担の目安になります。家庭で測定し、普段との違いを確認しましょう。
- 脈拍(検脈)
脈の速さやリズムの乱れは、不整脈などの早期発見につながります。脈が不規則に感じた場合は、早めに医療機関へ相談しましょう。 - 息切れ・むくみ
少しの動作で息切れが強くなったり、足や顔のむくみが目立つ場合は、心臓に負担がかかっている可能性があります。

こころとからだの変化に気づいたときは、「様子を見よう」と判断せず、早めに主治医や医療スタッフへ相談することが大切です。
セルフチェックは、心臓の病気と上手に付き合い、安心して生活を続けるための大切な習慣です。
よくある質問
心臓病のリハビリテーションについて、よくある質問をこちらにまとめました。
ご家族の方へ
脳卒中や心臓病のリハビリテーションは、患者さんご本人だけでなく、ご家族の理解と関わりがとても大切です。病気の後には、身体の動きにくさだけでなく、疲れやすさや気分の落ち込み、考え方や行動の変化など、目に見えにくい変化が現れることもあります。
こうした変化に戸惑い、不安を感じるのは、ご本人だけでなくご家族も同じです。リハビリの過程では、「できること」と「まだ難しいこと」を繰り返しながら、少しずつ回復していきます。焦らず、日々の小さな変化や前進を一緒に喜ぶことが、継続の大きな支えになります。
また、無理に以前と同じ生活に戻そうとするのではなく、生活環境や役割を調整しながら、その人らしい生活を再構築していく視点も重要です。ご家族自身が疲れをため込んでしまうと、支援を続けることが難しくなります。
介護サービスや地域の支援制度、医療スタッフへの相談を積極的に活用し、「一人で抱え込まない」ことを大切にしてください。
リハビリは、患者さんとご家族、医療・地域がチームとなって取り組む長いプロセスです。不安や疑問があれば、いつでもご相談ください。



