千葉大学大学院医学研究院
産婦人科学講座
千葉大学病院
産科・婦人科
千葉大学大学院医学研究院
産婦人科学講座
千葉大学病院
産科・婦人科
コラム一覧

第4回 産婦人科医師不足と医療崩壊
2008/05/14
はじめに
医療崩壊とは、これまでわが国において維持されてきた質の高い医療レベルを供給し続けることができなくなった状況を指している。2004年の臨床研修制度の変更をひとつの契機として様々な科で医師不足が深刻となり、医療崩壊の危機が叫ばれるようになった。われわれ産科・周産期領域においては、この2年あまりの間に医師不足に拍車がかかり、医療崩壊の危機という段階を超えてすでに崩壊のプロセスにあると認識されている。
医療崩壊には、後述するように大学病院への医師の引き上げや経営圧力などを契機とする自治体病院の診療科崩壊、その結果残った病院の負担増に伴う崩壊のドミノ倒し的連鎖・救急医療体制の崩壊など多くの診療科で共通する様相がある。これらは、診療業務の増加と人手不足を背景とする点で共通している。しかし、医師の絶対数が大幅に減少を続けている点で、産科医療の抱えている問題は最も深刻と思われる。これには “分娩はかつてないほど安全になったが、産科医であり続けることはかつてないほど危険である”という言葉に象徴されるように、県立大野病院事件が与えた心理的ダメージは甚大であった。家族である医師に熱心に産科以外の診療科への転向をすすられた産科医もいた。
産婦人科医師のひとりして、また地域医療にも責任をもたねばならない大学に所属する者として、“産科・周産期医療の崩壊”を論じることには抵抗がある。しかしながら、現状を把握することは対策を考えていく上で不可避と考え、ホームページ上に掲載してきた1)2)。本稿では、これらを踏まえ最近の動向などを交えて産科医不足の現状と崩壊の図式について述べる。崩壊の危機につながった産科の特殊な事情を中心に私見を交えて解説する。
産婦人科医師数の減少
医師の総数はこの10年間で15%増加したのに対し、産婦人科医師は平成に入ってからは一様に減少しており、10年前比12%の減少となっている(図1)。これには、医療訴訟率が高いことに加え長時間の拘束など労働環境の悪さを新人医師が嫌ったことが大きな要因となっていると考えられる。出生率や出生数が減少して、産婦人科の将来に展望をもてなかったことも要因のひとつと思われる。
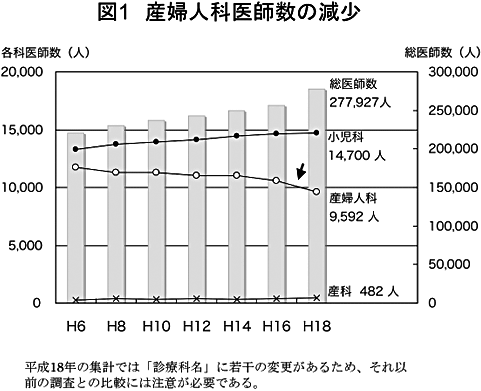
ここに、平成16年の「新臨床研修制度」が大きな打撃を加えた。すでに余力を失いぎりぎりのところで踏みとどまっていた大学医局・関連病院において、働き手“である新人医師の2年間の“供給ストップは、中堅医師の疲弊を招いた。その結果、初期研修医にとって産婦人科の状況が選択しがたい労働環境と映ることになった。加えて、平成18年には産婦人科医師を震撼させる出来事が次々と起こった。平成18年2月に福島県立大野病院の産婦人科医師逮捕、8月の神奈川県堀病院の看護師内診問題、奈良県妊婦転送死亡事件などが相次ぎ、産婦人科に対するイメージをダウンさせた。
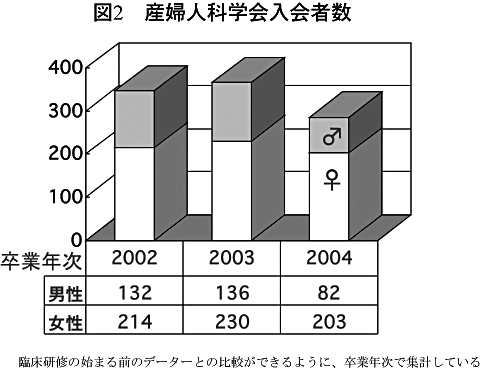
このような状況から、「新臨床研修」を終えて新たに産婦人科を選択する新人医師の減少が強く危惧されていた。実際、平成18年春の日本産婦人科学会の調査では、新規入会者数は前年度に比べて30%の大幅な減少を示した(図2)。
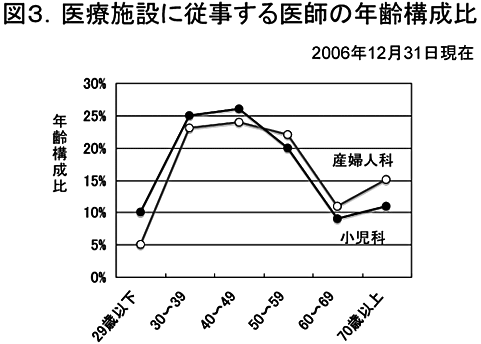
さらに、長期的な新人医師の減少は産婦人科医師の高齢化をもたらした。最新の厚労省の集計(平成18年医師・歯科医師・薬剤師調査の概況)によれば、2006年12月31日の段階で医療施設に従事する全医師の平均年齢が48.1歳であるのに対し、産婦人科は51.3歳と高い。図3に小児科医師との年齢構成比の比較を示す。小児科の年齢構成比は医師全体の年齢構成比と完全に一致する。産婦人科では引退前の年齢にある医師の割合が高く、今後も引退者の多い状況が持続すると考えられる。
このように新人医師の減少と引退者の増加とが重なり、平成18年の産婦人科医師の減少は一段と加速された(図1)。平成18年12月31日の時点で従事する診療科名が「産婦人科」であったものの数が、ついに1万人を割り込んだ。医師総数や小児科医師数が順調に増加しているのと対照的である。
産婦人科医師数の減少の原因
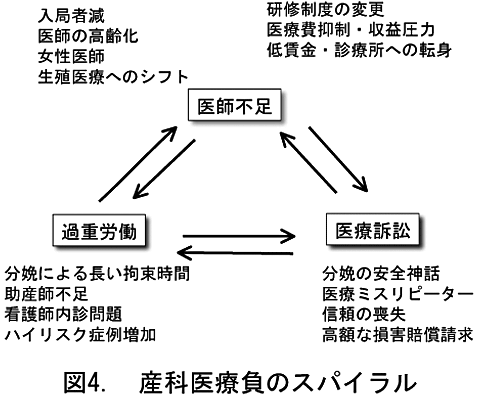
マンパワーの不足、過酷な労働環境、医療訴訟が相互に原因となり結果となって、医師数の減少を加速させてきた(図4、負のスパイラル)。これには、仕事量の増加・低賃金・収益圧力など各臨床科に共通する原因の他に、産婦人科に特有の事情が関与している。分娩に伴う長い拘束時間やいわゆる看護師内診問題、晩婚化や不妊治療にともなうハイリスク妊娠の増加などが過重労働の原因となっている。献身的奉仕(時間外労働などに充分な対価が支払われていないなど)により世界的にみても安全な周産期管理を実現してきたという自負をもった産科医にとって、結果が悪ければ妊娠分娩に内在するリスクを考慮せず安易に医師の責任追及・訴訟に走る患者の行為は大きくモチベーションを下げる引き金となった。また、期待される生存期間をもとに遺失利益が計算されるため、新生児関連の損害請求額が極めて高額であることも訴訟圧力をより大きなものとしている。
さらに、この10年あまり医学部入学者に占める女性の割合が上昇し、産婦人科入局者に占める女性の割合もすでに8割に近い。女性医師の増加は喜ばしいことであるが、妊娠分娩・育児や家事の負担を考慮すると女性医師の労働力は男性医師の0.7(あるいは0.5)と見なされている。子供の数が増えるに従って母性医師の就業率は低下し、大学卒業後10年で半数の女性医師が分娩を扱わなくなる。母性医師がかろうじて外来勤務にふみとどまって勤務を続ける場合でも、当直勤務の増えた男性医師に不平等感が広まるというやっかいな問題が一部に発生している。
体外受精を中心とする生殖補助医療の発展もまた負のスパイラルを加速させる要因のひとつとなった。高度生殖補助技術に特化するため分娩取り扱いをやめる医師が増加した。また、高度治療により従来では妊娠が困難であった高齢者の妊娠、多胎妊娠率の上昇など高度管理が必要なハイリスク妊娠が増加し、産科医・新生児科医師の負担を増加させた。そのほかの因子については図4に記したので参照されたい。
産婦人科における医療崩壊の様式
わが国における産科・周産期医療供給体制の構造上の特徴も、医療崩壊の進行と深く関連している。すなわち、欧米に比しわが国では人口当たりの分娩取り扱い施設数が多く、逆に一施設当たりの医師数が1/5-1/2と少ない。特に、診療所からの紹介をうけてハイリスクに対応する病院の勤務医師数は平均2.5人と少なく、帝王切開術の実施に必要な最少限の人員の確保も困難な状況で医療が維持されている。この医師数は、救命可能な分娩出血に適切に対応するために必要な一勤務帯当たりの医師数(4名以上)に遙かに及ばない3)。地方には、一人医長でありながら24時間体制で救急搬送を受け入れている小規模な公立病院がいまだ数多く存在する。これらの病院での診療体制は、従来大学医局からの人員の派遣と応援によって維持されていた。
地方型医療崩壊と都市型医療崩壊
このような状況下で、大学病院の産婦人科医師不足がすすみ、関連病院から人員を引き揚げる事態が発生した。その結果、医療崩壊が発生したが、その様式は地方型と都市型2つに分けることができる4)。地方の過疎地では、もともと一人医長の病院が多くわずか一名の引き揚げにより、直ちに周辺自治体での分娩が困難になる事態が発生した。アメリカでも報じられた隠岐病院での分娩取り扱い中止では、妊婦さんは遠く本州に渡っての分娩を強いられることになった。
これに対して、人口の集中した都市においては分娩施設も近接しており、一施設当たりの勤務医師も地方の病院に比べて多いことから医療崩壊とは無縁と思われていた。ところが、慢性的な人手不足が限界に達していた病院では、1名の欠員によって発生する医師当たりのわずかな負担増を吸収することができず、残された医師が自己の負担増を嫌って次々と「逃散」する事態を招くことになった。この様式は、「限界」に近いところにあった「限界集落」が限界を超えて一気に消滅する様子と似ている。一つの病院が崩壊すると、周辺にある病院に患者が集中する。その結果、今度は仕事量の増加が原因となって周辺の病院で医療崩壊の連鎖が発生する。神奈川県などに見られた事情は、このような都市型の崩壊とされる。
病院と診療所の視点
医療崩壊にはもう一つ、病院と診療所という視点も必要である。ハイリスク症例が集中して責任が重い病院勤務を辞め、給与面でも有利な診療所勤務あるいはパート労働へ転身する医師が多くなった。若い間は薄給に耐えて病院に勤務し、ここでの臨床経験を生かして診療所を開業し経済的にも報われるという従来の流れとは移動の動機が異なっている。医長や準医長クラスの診療所への移動に見られるように、重い責任の回避というウエイトが大きい。
病院から診療所への移動は、ワークフォース総量を大きく低下させるものではないとしても、ハイリスク症例を取り扱う医師数を確実に減らしている。診療所がいくら充実しても、ハイリスク症例を受け取る側のワークフォースが減少したのでは周産期医療全体としての機能不全に陥ることになる。麻酔科などでも病院を離れフリーランスとなる医師が増加したと聞くが、特殊技能を活かす形で働く限りワークフォースが大きく低下することはないのではないかと思われる。この点で、産婦人科における事情とは異なっているように思われる。
おわりに
産婦人科医師数の減少とその原因、医療崩壊の様式について私見を交えて紹介した。地方と都市部で医療崩壊の様式に差異があることに言及したが、女子人口あたりの産婦人科医師数には最も多い鳥取県と最も少ない滋賀県との間に2倍以上の開きがあって都道府県ごとに逼迫状況は差異がある5)。一般に、過疎地に比べ人口の多い都市部、西日本にくらべ東・北日本に人口比あたりの医師数の少ない都道府県が多い。筆者は2年前に、比較的産婦人科医師数に恵まれた北陸地方から、人口比で産婦人科医師数の少ない関東に移り、逼迫感の地域差を実感した。
現在、集約化・無過失補償制度の創設・医療安全調査委委員会創設などさまざまな対策が始まりつつある。紙面の都合で医療崩壊に対する対策については述べることができないが、原因に各診療科に共通したものと診療科固有のものとがあるように、対策にも共通のものと固有のものとの組み合わせが必要であろう。
文献/URL
2)産科医療の現状と問題点 -大学病院の立場から-
3)Nagaya, K et al.: JAMA., 283: 2661-7, 2000
4)栃木武一:関ブロ会報、25:18-22, 2007
5)http://www.mhlw.go.jp/toukei/saikin/hw/ishi/06/tou17.html
医学のあゆみ 224(12):942-945 2008.3.22発行