病態に関する説明用紙
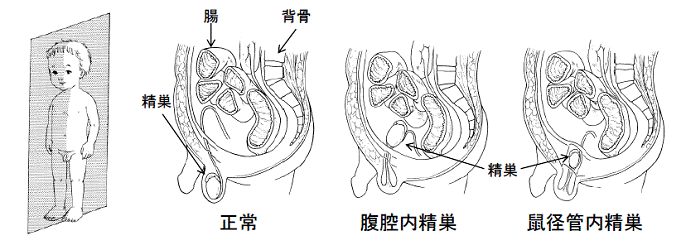
非触知精巣
1. 非触知精巣とは
触診にて精巣を触れないことを意味します。厳密には全身麻酔下の診察でも触れない精巣で停留精巣全体の約2割を占めます。精巣は胎児期にお腹の中にありますが、出生時には陰嚢内に下降します。停留精巣とはこの下降が途中で止まってしまい、陰嚢の中に精巣が無い状態です。非触知精巣は以下のような原因が考えられます。
a) 腹腔内精巣:お腹の中(腹腔内)にあるために触れることができない停留精巣。
b) 鼠径管内精巣:腹腔と陰嚢の間にある皮膚の下の通り道にある停留精巣。
c) 消失精巣:精管や精巣への血管は残っているが精巣が何らかの原因でダメージを受け消えているかそのなごりがある状態。
d) 精巣無発生:非常に稀ですが、最初から全く精巣・精管・精巣への血管が作られなかった状態。
2. 手術の必要性
出生時に停留精巣(腹腔内精巣、鼠径管内精巣)の状態であっても、生後6ヶ月頃までは自然に下降する可能性があります。しかし1歳を超えると、その可能性は極めて低くなります。
陰嚢内にある正常の精巣は、体幹から離れているために、体温よりわずかに低い温度(約0.5℃低い)に保たれています。正常な精巣の発育・精子の形成には、体温より低い温度が必要です。しかし停留精巣の場合、精巣は体幹に接しているため、体温の影響を直接受けます。そのため、手術しないで放置すると、精巣の発育不良が生じたり、精子の産生能が低下したりする危険性があります。
停留精巣では、成人以降の発癌率が正常人に比べ5倍程度高くなると報告されています。早期に手術を施行することにより発癌のリスクを低下させることができます。また、万が一発癌した場合も、陰嚢内に固定することにより早期発見の可能性が高くなります。
以上の理由により、1歳を過ぎても精巣が下降しないお子様には積極的に手術をお勧めしています。
消失精巣で精巣のなごりがある場合は将来の癌化の可能性を考慮して取り除きます。
3.診断・治療方針
現在超音波検査やMRI検査などの画像検査のみで非触知精巣の原因(上記a~dの疾患)を診断するのは非常に難しく、精巣無発生以外の非触知精巣では手術が必要になります。そこで、非触知精巣の方は原則手術の方針です。但し、手術方法が若干異なってきます。頻度や画像検査での判別の難しさを表で、診断及び治療の流れをフローチャートにお示しします。

5

鼠径管内精巣 消失精巣 腹腔内精巣 消失精巣
手術説明用紙
非触知精巣
1.手術方法について
まず、鼠径部(足の付け根のやや頭側)に2cm弱の横切開をします。精巣や精巣動静脈(精巣への血流)及び輸精管(精子を運ぶ管)を探します。これ以降は疾患によって方法が変わります。
b)鼠径管内精巣が見つかれば、陰嚢内に引き降ろせるように周囲から剥がします。この際、精巣動静脈・輸精管と併走する腹膜鞘状突起(陰嚢方向に突出した腹膜)を縛ります。続いて、陰嚢下部に1~2cmの横切開して精巣を陰嚢内に引き降ろし、陰嚢壁内面(肉様膜)に直接固定します。
c)消失精巣(鼡径部以下)で鼡径部に精巣のなごりのようなものがあればこれを取り除きます。
a)腹腔内精巣やc)消失精巣(腹腔内)では、臍下を1cm弱切開し筒を入れます。腹腔内を炭酸ガスで膨らましてから臍下の筒よりカメラで精巣を探します。腹腔内精巣では精巣動静脈の長さが短いために陰嚢まで届きません。そこで1回目の手術ではこの血管を切断し数ヶ月待っている間に他のルートから入る血管の成長を待ち、2回目の手術で陰嚢まで引き降ろします(ファウラースティーブンス手術)。腹腔内に精巣のなごりがあればこれを取り除きます。
鼠径部の創は吸収糸(溶ける糸)で縫合しますので、抜糸はしません。陰嚢の創は糸が見える縫い方で縫合しますが、抜糸はせず、自然に糸が脱落するのを待ちます。
手術時間は片側で1時間前後です。
2.期待される結果
陰嚢内への精巣固定により精巣発達・精子形成への悪影響を回避し、正常な性発育及び妊孕性を目指します。
3.可能性のある合併症
出血 術中及び術後に出血する場合があります。術後出血は圧迫で止まることがほとんどです。
創感染 皮下に感染した場合、術後1週頃に発赤・腫脹の後、膿が出ることがあります。消毒することで治癒しますが、治癒後の外観が悪くなります。陰嚢の創に感染した場合、精巣が露出することがあり、その場合治癒に時間がかかります。
縫合糸膿瘍 体内に残った糸への感染です。術後かなり時間が経過した後に発症することがあります。創部から膿が出た時に、一緒に糸が出れば治癒します。
腫脹 創部周辺の腫脹が強く、また長期間に及ぶ場合があります。青あざを伴ったような状態となることもあります(血腫)。これらに伴い、疼痛が長期間持続する場合があります。
再発 固定した精巣の再挙上を認めることがあり、再手術を要する場合があります。
術後精巣萎縮・消失 陰嚢まで降りて来られなかった精巣は元々機能が低下している可能性があります。そのため、せっかく降ろした精巣が術後の経過中に萎縮して、時には消失してしまうことがあります。
周辺臓器への損傷・影響 手術操作において、周辺臓器を傷付けてしまったり、輸精管や精巣への血流を傷害してしまう可能性があります。その場合、長期的に精巣の萎縮を来たしてしまう可能性があります。精管を損傷した場合、可及的に吻合し、機能の温存に努めます。
その他 予期することの困難な、極めて稀な合併症が生じる可能性があります。
4.当処置を受けない場合に予測される病状の推移
精巣の発育・精子の形成に対し悪影響が出る可能性があります。
入院・手術・退院後の予定
非触知精巣
当科の手術日は水・金曜日です。手術前日に入院して頂きます。鼡径部停留精巣の場合の退院日は術後5日目になります。腹腔内精巣、消失精巣、精巣無形成の場合は、手術翌日の退院が可能です。
① 入院1日目 (火or木)
入院当日は、水分、食事は自由に摂れます。
手術を担当する当科医師より手術に関する説明があります。
麻酔科医師により麻酔に関する説明があります。この時に手術当日の飲食の指示があります。
② 入院2日目:手術 (水or金)
手術室に入るおおよその時間は前日決定します。ただし、ほかの手術の進行状況により多少前後することがあります。
帰室後1~2時間は泣いたり暴れたりすることがあります。多くの場合、痛みのためではなく、麻酔からさめた後の一時的な興奮状態によるものですので、心配は要りません。手術中に大きな合併症がなければ通常帰室後2時間より水分を摂ることが可能です。水分を飲んで30分様子を見て、嘔吐、吐き気がなければ食事を摂ってもさしつかえありませんが、はじめは慎重に少しずつ与えてください。
必要に応じ痛み止めの座薬を使います(痛みを訴えるのは通常当日のみで、翌日まで痛がり座薬が必要となることは稀です)。
③ 入院3~7日目:退院
朝回診で傷や全身の状態を診察します。問題がなければ退院となります。
会計箋をご用意できる時間がお約束できないため、次回の外来受診時に会計をお願い致します。当日会計をご希望の方は、事前にお伝えください(土日は会計業務ができません)。
④ 退院後
退院後の外来受診日は退院日の翌週となります(水曜日に手術を受けた方は、退院日の翌週の火曜日、金曜日に手術を受けた方は、退院日の翌週の木曜日です)。その後、間隔は開きますが、思春期頃まで精巣の発育状況をチェックするために外来を受診していただくことになります。
3日間の入院の方は、次回受診まで絆創膏を貼ったままにして頂き、入浴・シャワー浴はできません。手術創の上に張ってある白い絆創膏が、尿・便などで多少汚れても問題ありません。傷の上は、水絆創膏で汚れや細菌が入らないようにコーティングしてあるので、絆創膏が剥れても大丈夫です。
7日間入院の方は、退院日の朝回診で絆創膏をはがし、創部に問題が無ければ翌日からの入浴が可能です。ご家庭で消毒の必要はありません。
陰嚢部分の傷には透明の糸がついていますが、抜糸はいたしません。自然に取れてしまうまでそのままにしていただいて結構です。
退院後1週間程度は、激しい運動、傷をぶつける、自転車を激しくこぐ事などはできるだけ避けてください。鉄棒などの傷を擦りつける運動に関しては、術後1ヶ月程度は控えて下さい。ご心配があれば電話にて指示を受けてください。